Il consumo di una dieta ricca di grassi è in grado di innescare l’obesità, con una serie di disordini metabolici che possono peggiorare il decorso di numerose malattie, compresa la Covid.
Dimagrire mangiando
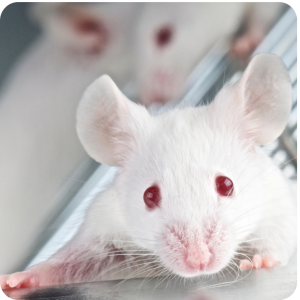 I ricercatori dell’Università della California hanno identificato una molecola che sarebbe in grado di contrastare l’obesità, permettendo di dimagrire mangiando. L’esperimento è stato condotto su alcuni esemplari di topo obeso. La molecola, uno sfingolipide sintetico chiamato Sh-bc-893, è stata somministrata ai topi continuando ad alimentarli con cibi grassi. Il risultato è stato non solo che il loro peso è sceso incredibilmente, ma addirittura è aumentata la loro tolleranza al glucosio. E, fatto ancora più interessante, si è ridotto l’accumulo di grasso nel loro fegato nonostante si continuasse ad alimentarli con cibi ricchi di grassi.
I ricercatori dell’Università della California hanno identificato una molecola che sarebbe in grado di contrastare l’obesità, permettendo di dimagrire mangiando. L’esperimento è stato condotto su alcuni esemplari di topo obeso. La molecola, uno sfingolipide sintetico chiamato Sh-bc-893, è stata somministrata ai topi continuando ad alimentarli con cibi grassi. Il risultato è stato non solo che il loro peso è sceso incredibilmente, ma addirittura è aumentata la loro tolleranza al glucosio. E, fatto ancora più interessante, si è ridotto l’accumulo di grasso nel loro fegato nonostante si continuasse ad alimentarli con cibi ricchi di grassi.
Perché ingrassiamo
Com’è ben noto, nella maggior parte dei casi, si diviene obesi mangiando quantità di cibo superiori all’energia che che si consuma con il movimento. Oltre alle quantità del cibo, incide anche la composizione: gli alimenti ricchi di grasso possono danneggiare l’organismo su vari fronti. Seppure alcuni grassi, nelle giuste quantità, sono necessari per la sopravvivenza, quando ne consumiamo quantità eccessive, nel nostro organismo si innescano processi patologici fra i quali l’aumento di peso è solo la punta di un iceberg. I meccanismi biologici che ci portano ad ingrassare sono molteplici, fra questi vi è un’eccessiva fissione dei mitocondri all’interno delle cellule. Si tratta di un processo, causato dai grassi in eccesso, che innesca una disfunzione metabolica.
In che modo la molecola contrasta l’obesità
La scoperta, pubblicata in questi giorni su una rivista di medicina molecolare, è che lo sfingolipide sintetico è in grado di contrastare una delle disfunzioni metaboliche che causano l’obesità: l’ eccessiva fissione dei mitocondri. Difatti i ricercatori hanno osservato che i topi, ai quali veniva somministrato lo sfingolipide Sh-bc-893, iniziavano a perdere peso pur continuando a mangiare cibi grassi. Ancora non è chiaro il meccanismo completo che porta a questo incredibile risultato. L’ipotesi più ovvia è che il trattamento operi sui neuroni dell’ipotalamo che controllano il metabolismo. Per ora sappiamo che i ricercatori sono riusciti a rimodellare i mitocondri compromessi nel fegato, nel cervello e nel tessuto adiposo bianco, e a normalizzare quindi i livelli circolanti di alcuni ormoni metabolici come la leptina e l’adiponectina. Questa scoperta sensazionale merita di essere diffusa. La ricerca non si ferma, per fortuna, nonostante i tempi difficili.
Carola Pulvirenti



 tragico anche sull’esposizione umana alle malattie infettive. Dati scientifici già attestano che il rischio di contrarre patologie di questo tipo aumenta in modo significativo in suddette condizioni. Si consideri
tragico anche sull’esposizione umana alle malattie infettive. Dati scientifici già attestano che il rischio di contrarre patologie di questo tipo aumenta in modo significativo in suddette condizioni. Si consideri  La cooperazione e la condivisione dei problemi e delle relative soluzioni rappresentano, per l’umanità, l’unico futuro possibile. Oggi è impossibile pensare che una malattia, che si sta diffondendo a migliaia di chilometri da casa mia, non è un mio problema. Una popolazione martoriata
La cooperazione e la condivisione dei problemi e delle relative soluzioni rappresentano, per l’umanità, l’unico futuro possibile. Oggi è impossibile pensare che una malattia, che si sta diffondendo a migliaia di chilometri da casa mia, non è un mio problema. Una popolazione martoriata 
 Gli oli essenziali di cannella, bergamotto, citronella, timo, lavanda, per esempio, eserciterebbero un potentissimo effetto antivirale contro l’influenza di tipo A. Quelli di foglie di agrumi sarebbero, invece, efficaci contro il virus H5N1. O ancora, in certe concentrazioni, l’olio essenziale di Lippia indurrebbe una remissione del 100% del virus della febbre gialla. Addirittura, gli oli di timo, citronella e rosmarimo officinale destabilizzerebbero il complesso Tat/TAR-RNA del virus HIV-1, complesso fondamentale per la duplicazione dello stesso virus.
Gli oli essenziali di cannella, bergamotto, citronella, timo, lavanda, per esempio, eserciterebbero un potentissimo effetto antivirale contro l’influenza di tipo A. Quelli di foglie di agrumi sarebbero, invece, efficaci contro il virus H5N1. O ancora, in certe concentrazioni, l’olio essenziale di Lippia indurrebbe una remissione del 100% del virus della febbre gialla. Addirittura, gli oli di timo, citronella e rosmarimo officinale destabilizzerebbero il complesso Tat/TAR-RNA del virus HIV-1, complesso fondamentale per la duplicazione dello stesso virus.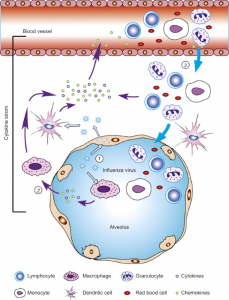
 Nel momento in cui si pensa di aiutare le
Nel momento in cui si pensa di aiutare le L’indagine ha permesso di comprendere le principali problematiche riscontrate, nell’ ambito comunicazione e digitale, dai cittadini fragili e dalle loro famiglie. Fra queste vi è senza dubbio una generale difficoltà nell’ utilizzo e/o nell’ accesso alle tecnologie specialistiche per cura o riabilitazione. I pazienti riferiscono di ricevere scarso supporto informatico da remoto, con criticità per la continuità assistenziale. Difatti è emerso che, in molti casi, gli strumenti tecnologici, forniti in dotazione a domicilio, non sono stati facilmente fruibili o adeguati alle esigenze. E questo ha causato, in oltre la metà dei soggetti rispondenti, un aggravamento delle condizioni di salute (55%). Inoltre, solo il 23,7% dei
L’indagine ha permesso di comprendere le principali problematiche riscontrate, nell’ ambito comunicazione e digitale, dai cittadini fragili e dalle loro famiglie. Fra queste vi è senza dubbio una generale difficoltà nell’ utilizzo e/o nell’ accesso alle tecnologie specialistiche per cura o riabilitazione. I pazienti riferiscono di ricevere scarso supporto informatico da remoto, con criticità per la continuità assistenziale. Difatti è emerso che, in molti casi, gli strumenti tecnologici, forniti in dotazione a domicilio, non sono stati facilmente fruibili o adeguati alle esigenze. E questo ha causato, in oltre la metà dei soggetti rispondenti, un aggravamento delle condizioni di salute (55%). Inoltre, solo il 23,7% dei  Da questi dati preliminari, s
Da questi dati preliminari, s
 Bastano tre requisiti
Bastano tre requisiti
 L’approccio multi-modale
L’approccio multi-modale

 Il Fascicolo Sanitario Elettronico (FSE)
Il Fascicolo Sanitario Elettronico (FSE) Fondamentale sarà anche il potenziamento della ricerca biomedica, con l’obiettivo di rafforzare la capacità di risposta dei centri di eccellenza
Fondamentale sarà anche il potenziamento della ricerca biomedica, con l’obiettivo di rafforzare la capacità di risposta dei centri di eccellenza  La missione 5 del PNRR è dedicata ai temi di inclusione e coesione e prevede, fra le altre, una serie di decreti attuativi per la riforma del terzo settore. Sono previsti investimenti a sostegno dei servizi sociali, delle persone con disabilità e disagio sociale. Tra le finalità vi è quella di individuare i livelli essenziali delle prestazioni per gli anziani non autosufficienti. Prevista l’istituzione di punti unici di accesso socio-sanitario con accoglienza e valutazione multidisciplinare.
La missione 5 del PNRR è dedicata ai temi di inclusione e coesione e prevede, fra le altre, una serie di decreti attuativi per la riforma del terzo settore. Sono previsti investimenti a sostegno dei servizi sociali, delle persone con disabilità e disagio sociale. Tra le finalità vi è quella di individuare i livelli essenziali delle prestazioni per gli anziani non autosufficienti. Prevista l’istituzione di punti unici di accesso socio-sanitario con accoglienza e valutazione multidisciplinare. La “resilienza è la capacità di gestire le situazioni difficili e non è una caratteristica che le persone hanno o non hanno, ma può essere appresa e sviluppata da tutti.” (American Psychological Association), Fonte D.Lazzari, presidente ordine nazionale psicologi 2020. Gli individui resilienti trovano il modo di fronteggiare lo
La “resilienza è la capacità di gestire le situazioni difficili e non è una caratteristica che le persone hanno o non hanno, ma può essere appresa e sviluppata da tutti.” (American Psychological Association), Fonte D.Lazzari, presidente ordine nazionale psicologi 2020. Gli individui resilienti trovano il modo di fronteggiare lo  Approccio positivo alla vita: non un generico ottimismo, ma quella disposizione a cogliere anche il lato buono delle cose, che promuove il benessere individuale e preserva dal disagio e dalla sofferenza fisica e psicologica. Questo modo di affrontare le situazioni di vita tende a mantenere più lucidità per trovare soluzioni ai problemi (Seligman, 1996).
Approccio positivo alla vita: non un generico ottimismo, ma quella disposizione a cogliere anche il lato buono delle cose, che promuove il benessere individuale e preserva dal disagio e dalla sofferenza fisica e psicologica. Questo modo di affrontare le situazioni di vita tende a mantenere più lucidità per trovare soluzioni ai problemi (Seligman, 1996). Autostima. Un altro importante aspetto è l
Autostima. Un altro importante aspetto è l Forza. Il terzo aspetto è la Robustezza psicologica (Hardiness), la proattività, l’energia personale, a sua volta scomponibile in tre sotto-componenti, il controllo (la convinzione di essere in grado di controllare l’ambiente circostante, mobilitando quelle risorse utili per affrontare le situazioni), l’impegno (con la chiara definizione di obiettivi significativi che facilita una visione positiva di ciò che si affronta) e la sfida, che include la visione dei
Forza. Il terzo aspetto è la Robustezza psicologica (Hardiness), la proattività, l’energia personale, a sua volta scomponibile in tre sotto-componenti, il controllo (la convinzione di essere in grado di controllare l’ambiente circostante, mobilitando quelle risorse utili per affrontare le situazioni), l’impegno (con la chiara definizione di obiettivi significativi che facilita una visione positiva di ciò che si affronta) e la sfida, che include la visione dei  cambiamenti come incentivi e opportunità di crescita piuttosto che come minaccia alle proprie sicurezze.
cambiamenti come incentivi e opportunità di crescita piuttosto che come minaccia alle proprie sicurezze. Supporto sociale. Un’altra componente cruciale della resilienza è il supporto sociale, definito come l’informazione, proveniente da altri, di essere oggetto di amore e di cure, di essere stimati e apprezzati. E’ importante sottolineare come la presenza di persone disponibili all’ascolto sia efficace poiché mobilita la narrazione dei propri accadimenti. Raccontare non è solo sfogarsi ma è ricostruire insieme ad un altro quel periodo della propria storia, arrivando ad una condivisione partecipata dell’accaduto.
Supporto sociale. Un’altra componente cruciale della resilienza è il supporto sociale, definito come l’informazione, proveniente da altri, di essere oggetto di amore e di cure, di essere stimati e apprezzati. E’ importante sottolineare come la presenza di persone disponibili all’ascolto sia efficace poiché mobilita la narrazione dei propri accadimenti. Raccontare non è solo sfogarsi ma è ricostruire insieme ad un altro quel periodo della propria storia, arrivando ad una condivisione partecipata dell’accaduto.