 “Che sia necessario ottimizzare l’assistenza domiciliare è un dato certo. Molte attività, infatti, ancora ricadono sul caregiver.” É quanto afferma Rosaria Casa, infermiera di continuità assistenziale del Centro di Coordinamento per i Trattamenti a Domicilio INMI Spallanzani. L’abbiamo intervistata per analizzare più nel dettaglio punti di forza e criticità del servizio di assistenza domiciliare.
“Che sia necessario ottimizzare l’assistenza domiciliare è un dato certo. Molte attività, infatti, ancora ricadono sul caregiver.” É quanto afferma Rosaria Casa, infermiera di continuità assistenziale del Centro di Coordinamento per i Trattamenti a Domicilio INMI Spallanzani. L’abbiamo intervistata per analizzare più nel dettaglio punti di forza e criticità del servizio di assistenza domiciliare.
Criticità dell’assistenza domiciliare 
“Pensiamo a due coniugi anziani, – prosegue la Casa -, uno non autosufficiente e con assistenza domiciliare e l’altro autonomo, ma con le difficoltà che possono derivare dall’età. In questo caso, sarà l’anziano autonomo a dover periodicamente fare avanti e indietro tra medico di famiglia e CAD.” Quando l’assistenza domiciliare risponde ad un bisogno temporaneo, nel Lazio il solo modo per rinnovarla, è recarsi dal medico di famiglia a ritirare le richieste da portare al CAD. Questo impegno periodico, che ricade sul caregiver, può diventare complesso da gestire. Nel migliore dei casi, un giorno di ferie o di permesso sono tutto quanto occorre, anche spesso il problema persiste anche per un anno. Ma se il caregiver è un coniuge anziano o una colf arrivata da poco in Italia, allora le cose cambiano. Provvedere alla casa, alla spesa, al paziente e sbrigare faccende burocratiche può diventare un compito gravoso.
Se si ferma il caregiver
Il sistema CAD è basato sulla previsione effettuata da un team multidisciplinare che un certo numero di prestazioni verranno erogate. Superata la soglia numerica delle prestazioni previste, il servizio si interrompe e solo il medico di famiglia può riattivarlo, ma su richiesta del caregiver. Cosa succede allora se l’utente dimentica di tornare dal medico di famiglia? “Può succedere che il servizio si interrompa,” risponde Rosaria Casa. “Per esempio, in una delle telefonate che periodicamente effettuo ai pazienti cronici, ho scoperto che da un anno un signore medicava le ferite della moglie. Scaduta la richiesta del CAD e non rinnovata, egli si era ritrovato ad occuparsi da solo della moglie, senza neppure conoscere il motivo per cui gli infermieri non andavano più a visitarla.”
Il coordinamento dei servizi
Questa vicenda la dice lunga sulla necessità che il coordinamento dei servizi, personalizzato per il singolo paziente, sia sempre efficiente. Chi coordina, in altre parole, deve avere piena contezza dei pazienti che assiste. Non solo: è necessario che vengano definiti bene i ruoli del personale afferente al CAD, perché ad oggi troppo impegno ricade sul medico di famiglia. “Coadiuvare il medico di famiglia, potrebbe essere un buon modo per migliorare la situazione”, afferma l’infermiera. “Oggi l’alta professionalità degli infermieri gli permetterebbe di gestire alcuni pazienti in autonomia.” Insomma, forse il percorso di presa in carico andrebbe rivisto in tal senso.
Il Piano Nazionale di Ripresa e Resilienza
É quanto prevede il Piano Nazionale di Ripresa e Resilienza, con cui si intendono attivare ben 602 centrali operative territoriali (COT), una in ogni distretto, proprio con funzione di coordinamento dei servizi domiciliari. Tali centrali inoltre, assicurreranno l’interfaccia con gli ospedali e la rete di emergenza urgenza. “Per gli anziani si deve fare di più”, conclude la Casa. “Si dovrebbe considerare l’assistenza domiciliare non più soltanto una prestazione, ma una presa in carico integrata. È giusto che una persona anziana invecchi serenamente, senza faticare per accedere ai servizi sanitari.”
Carola Pulvirenti

Rosaria Casa, infermiera di continuità assistenziale del Centro di Coordinamento per i Trattamenti a Domicilio INMI Spallanzani di Roma











 Ma perché lo stress è così strettamente legato a queste patologie? Si presume che la disregolazione immunitaria sia provocata dagli ormoni neuroendocrini innescati dallo stress.
Ma perché lo stress è così strettamente legato a queste patologie? Si presume che la disregolazione immunitaria sia provocata dagli ormoni neuroendocrini innescati dallo stress.  questo concetto, invece, ci sono stati studi interessantissimi. Fu Hans Selye, un medico austriaco, il primo a descrivere, nel Novecento, il sistema ipotalamo-ipofisi-surrene, quello con cui il corpo affronta lo stress.
questo concetto, invece, ci sono stati studi interessantissimi. Fu Hans Selye, un medico austriaco, il primo a descrivere, nel Novecento, il sistema ipotalamo-ipofisi-surrene, quello con cui il corpo affronta lo stress. Lo stress è, dunque, un fattore di rischio. Per cambiare qualcosa, è fondamentale imparare a sviluppare tecniche efficaci per gestirlo.
Lo stress è, dunque, un fattore di rischio. Per cambiare qualcosa, è fondamentale imparare a sviluppare tecniche efficaci per gestirlo. 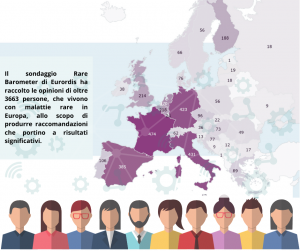 “La comunità delle persone con malattie rare, ed i loro caregivers, meritano la nostra ammirazione, ma l’ammirazione non è sufficiente.” Lo afferma Robert Madelin, consulente per la ricerca nel progetto
“La comunità delle persone con malattie rare, ed i loro caregivers, meritano la nostra ammirazione, ma l’ammirazione non è sufficiente.” Lo afferma Robert Madelin, consulente per la ricerca nel progetto 

 Omofobia Relazionale
Omofobia Relazionale
 Le malattie invisibili
Le malattie invisibili